Nederlandse samenvatting
Doel. Het beschrijven van ongewenste uitkomsten na een primaire operatie voor een hernia nuclei pulposi (pHNP).
Opzet en methodiek. Retrospectief onderzoek op basis van declaratiegegevens. Van alle verzekerden uit de periode 01-07-2015 t/m 30-06-2016 met een pHNP werd nagegaan of een ongewenste uitkomst was opgetreden.
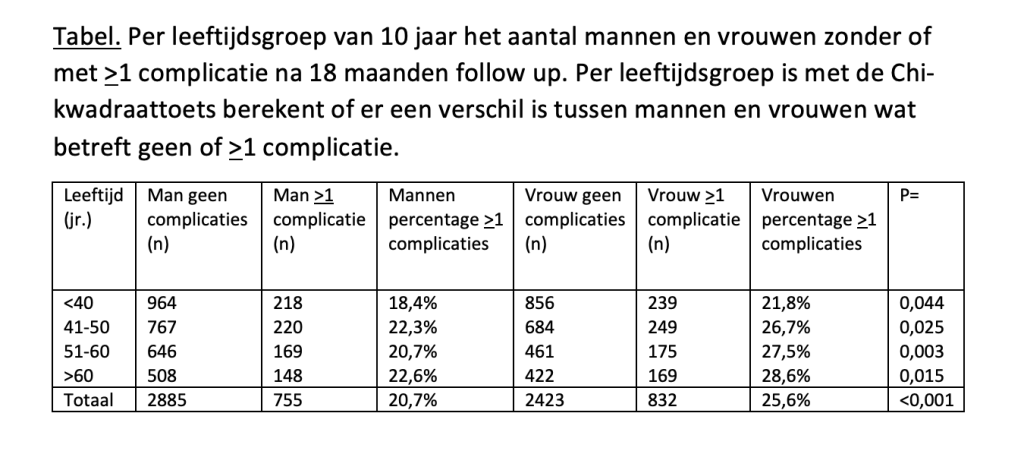
Resultaten. Het totaal percentage heroperaties binnen 18 maanden was 7,3%, het gebruik van opioïden 6-12 maanden na pHNP was 15,6% en het percentage zenuwwortelblokkades binnen 12 maanden was 6,7%. De gecombineerde uitkomstmaat kwam voor bij 23,0%. Voor alle leeftijdsgroepen gold dat vrouwen significant vaker een of meer ongewenste uitkomsten hadden.
Conclusies. Bij een op de vier patiënten na een pHNP zijn er op langere termijn ongewenste uitkomsten die werkhervatting en re-integratie kunnen hinderen. Ongewenste uitkomsten doen zich meer voor bij vrouwen dan bij mannen en nemen toe met de leeftijd. Bij arbeidsgeneeskundige advisering dienen voor- en nadelen van een pHNP afgewogen te worden.
Trefwoorden.
Radiculair syndroom, HNP, lage rug hernia, uitkomsten behandeling, population-based, chirurgische complicaties, pijnbestrijding.
Aandachtspunten• 7,3% van de patiënten na primaire HNP onderging een heroperatie, 6,7% een wortelblokkade en 15,6% gebruikte opioïden 6-12 maanden na de operatie. |
Inleiding
In Nederland waren er in 2019 in de huisartsenpraktijk bijna 600.000 patiënten met (lage) rugklachten, waarvan ruim 250.000 met lage rugpijn en radiculaire uitstraling in het been. Bij een deel van deze patiënten worden de klachten veroorzaakt door een lumbale hernia (hernia nuclei pulposi; HNP) (1). Met een conservatief beleid herstelt driekwart binnen 6 tot 8 weken, maar voor een kleine groep kan er vanwege acute complicaties (zoals een caudasyndroom) of langdurige klachten een indicatie zijn voor verwijzing en daarna mogelijk een operatieve behandeling (2).
Hernia Nuclei Pulposi, ziekteverzuim en de nieuwe richtlijn voor bedrijfs-en verzekeringsartsen
Rugklachten, en zeker klachten op basis van een HNP, zijn een belangrijke reden voor (vaak langdurig) ziekteverzuim. Vragen over behandeling en consequenties van een negatieve uitkomst komen natuurlijk vaak aan de orde in de spreekkamer, ook bij veel behandelalternatieven zoals bij lage rugklachten/HNP. Recent is een nieuwe herziene richtlijn voor bedrijfs- en verzekeringsartsen met een uitgebreid achtergronddocument gepubliceerd (3,4).
Declaratie van zorgkosten als bron voor data-analyse
Rugklachten, en met name de chirurgische behandeling van een HNP, zorgen daarnaast voor een hoge zorgconsumptie en zorgkosten. Alle declaraties van zorgkosten worden door de gezamenlijke zorgverzekeraars geregistreerd in één databank bij Vektis in Zeist (www.vektis.nl). Deze databank bevat informatie over declaraties uit de eerste, tweede en derde lijn (inclusief categorale en revalidatie-instellingen), hulpmiddelen, farmaceutische zorg, tandheelkunde, geestelijke gezondheidszorg en langdurige zorg in Nederland. De bestanden van Vektis zijn zeer geschikt voor evaluatieonderzoeken op het niveau van de gehele Nederlandse populatie en worden daar ook toenemend voor gebruikt (5,6,7,8).
Het internationaal Consortium voor Healthcare Outcomes
Van de chirurgische behandeling van HNP’s is niet goed bekend wat de uitkomsten op langere termijn zijn, onder andere omdat een geopereerde patiënt na enkele weken wordt terugverwezen naar de huisarts en omdat mogelijke late ongewenste uitkomsten of complicaties buiten het gezichtsveld van de chirurg blijven, bijvoorbeeld omdat naar een andere kliniek of een ander specialisme (pijnbestrijding) wordt verwezen. Deze uitkomsten zijn door ICHOM (International Consortium for Healthcare Outcomes) gedefinieerd als onder andere heroperaties, blijvende pijnklachten, mortaliteit en kwaliteit van leven (9,10).
In deze studie hebben wij op basis van de Vektis-bestanden onderzocht in welke mate de ongewenste uitkomsten heroperatie, zenuwblokkade en langdurig opioïdgebruik na een primaire HNP-operatie optraden.
Methoden
Populatie uit de Vektis-database.
Uit de databases van medisch specialistische verrichtingen en de farmaceutische zorg van Vektis werden gegevens geëxtraheerd over alle Nederlandse verzekerden die in de periode 1 juli 2015 tot en met 30 juni 2016 een primaire (eerste) operatie vanwege een HNP (pHNP) ondergingen.
Elke patiënt die een HNP-operatie onderging in de onderzoeksperiode én in de 24 maanden daarvoor geen hernia-operatie onderging werd gedefinieerd als een patiënt met pHNP. Alle diagnose-omschrijvingen waarin HNP en lumbosacrale discotomie voorkomen werden meegeteld. Er werd geen onderscheid gemaakt tussen open procedures, percutane transforaminale endoscopische discectomieën (PTED – in de onderzoeksperiode alleen onder voorwaarden in enkele centra mogelijk) en micro-endoscopische behandelingen. De patiënten werden na een pHNP 18 maanden gevolgd in de database.
Drie niet-gewenste uitkomsten.
Op basis van de internationale ICHOM-set Low Back Pain is bepaald welke voor de patiënt relevante niet-gewenste uitkomsten bepaald kunnen worden op basis van declaraties. Drie uitkomstmaten werden onderzocht: (I) Her-operaties binnen 18 maanden, (II) Zenuwwortelblokkades binnen 12 maanden en (III) Opioïd-gebruik in de periode van 6-12 maanden na operatie.
Een opioïdgebruiker werd gedefinieerd als een verzekerde voor wie in de desbetreffende postoperatieve periode ten minste éénmaal een voorschrift voor een opioïd werd gedeclareerd. Een opioïdvoorschrift werd gedefinieerd als een voorschrift met ATC-codes uit de therapeutische subgroep N02A (opioïden). Alle opioïdgebruikers zijn meegeteld, ongeacht of zij voorafgaand aan de pHNP wel of geen opioïden gebruikten.
Om een totaalbeeld per instelling te krijgen werd een gecombineerde uitkomstmaat (gedefinieerd als de som van de afzonderlijke uitkomsten per patiënt) gemaakt van de drie hierboven beschreven uitkomstmaten. Voor elke patiënt werd geanalyseerd of ten minste één van deze uitkomstmaten van toepassing was.
Analyse
De geslachts- en leeftijdsverdeling van de studiepopulatie werden berekend; verschillen tussen de groepen werden getoetst middels de Chi-kwadraat-test. Van elk van de drie uitkomstmaten en de gecombineerde uitkomstmaat werd het percentage per instelling met bijbehorend betrouwbaarheidsinterval (95%BI) berekend middels de Agresti-Coull-methode (11). Alle instellingen zijn meegenomen in de analyses, ook als er minder dan vijf patiënten waren geregistreerd. Voor de gecombineerde uitkomstmaat werd bepaald of er een volume-effect was. Hiertoe werden t-toetsen uitgevoerd, waarbij ziekenhuizen werden ingedeeld in een hoog- of in laag-volume groep. Drie verschillende grenswaarden werden gehanteerd voor onderscheid tussen de hoog- en laag-volume groep: 100, 150 en 200 pHNP patiënten per jaar.
Financiering
Zorgverzekeraars Nederland financierde dit onderzoek.
Resultaten
In totaal 7067 HNP operaties waren geregistreerd bij Vektis: 172 (2,4%) daarvan waren geen pHNP en werden geëxcludeerd. Van de 6.895 overblijvende patiënten was 52,8% man en 47,2% vrouw; de gemiddelde leeftijd 47,3 jaar (SD 13,6). Achtentwintig patiënten (0,4%) waren overleden tijdens de studieperiode.
PHNP operaties werden in 70 instellingen (ziekenhuis of zelfstandig behandelcentrum (zbc)) verricht; 47 van de 70 instellingen (67,1%) deden minder dan 100 pHNP, 30 minder dan 50 pHNP (42,9%) en vier (5,7%) minder dan vijf gedurende 18 maanden.
Heroperaties
Het percentage heroperaties na 12 maanden (voor de hele populatie) was 5,6% en na 18 maanden 7,3%. Het percentage per instelling varieerde van 0 tot 33%. Ongeveer 80% van de heroperaties vond plaats in de instelling waar ook de initiële pHNP plaats vond. Er werd geen relatie gevonden tussen het aantal operaties per instelling en het percentage heroperaties.
Zenuwwortelblokkade
Het percentage zenuwwortelblokkades in de lage rug voor de hele populatie was 6,7% met een spreiding van 0 tot 23% tussen de instellingen. In instellingen met hogere aantallen pHNP waren er relatief minder zenuwwortelblokkades, maar het verband was niet significant.
Langdurig opioïdgebruik
Het gebruik van opioïden 6 tot 12 maanden na pHNP was gemiddeld 15,6%, waarbij er een grote spreiding was tussen de verschillende instellingen (0 tot 38%).
Gecombineerde uitkomstmaat
Een overzicht van patiënten met een of meer ongewenste uitkomsten voor mannen en vrouwen en naar leeftijdscategorie staat in de tabel. In totaal hadden 755 van de 3640 mannen (20,7%) en 832 van de 3255 vrouwen (25,6%) meer dan een ongewenste uitkomst (Chi-kwadraattest: p<0,00001). In alle leeftijdscategorieën zijn er significant meer vrouwen dan mannen die een of meer ongewenste uitkomst hadden. Per leeftijdscategorie neemt het percentage ongewenste uitkomsten geleidelijk toe: bij patiënten jonger dan 40 heeft 18,4% van de mannen en 21,8% van de vrouwen een of meer ongewenste uitkomst, bij de 41-tot-50-jarigen is dit 22,3% en 26,7%, bij 51-tot-60-jarigen is dit 20,7% en 27,5% en bij mensen ouder dan 60 jaar is dit 22,6% en 28,6%.
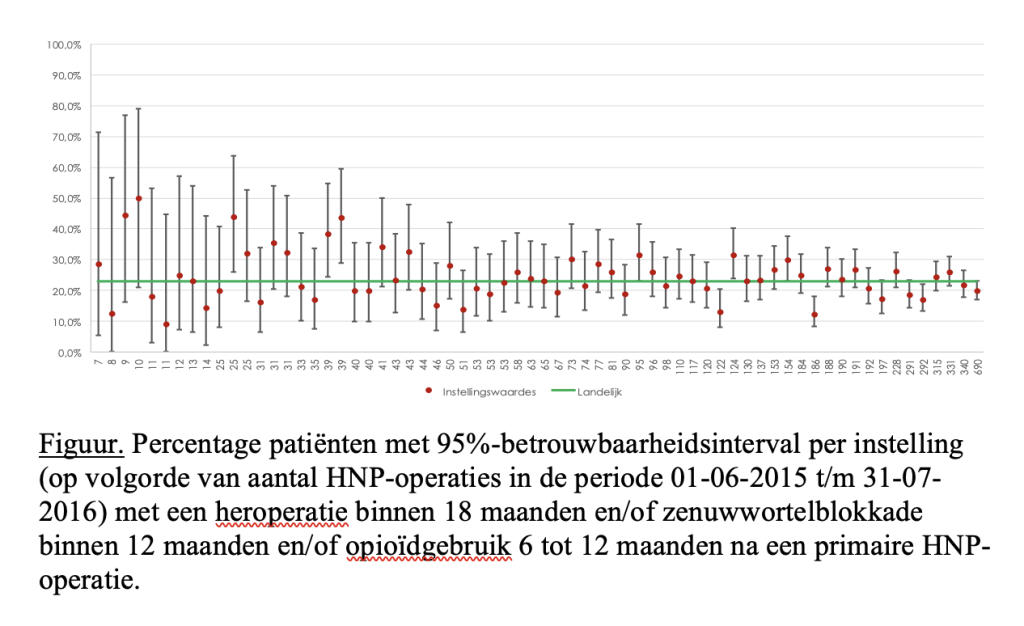
In de figuur staat het percentage (met 95%BI) ongewenste uitkomsten per instelling (in volgorde van aantallen pHNP). Het percentage een of meer ongewenste uitkomsten varieert van 10 tot 50% waarbij er een niet-significant volume-effect was (in instellingen met een lager aantal pHNP een hoger percentage versus bij een hoger aantal pHNP een lager percentage een of meer ongewenste uitkomsten; zie figuur). Met de t-toets waren bij drempelwaarden van 100, 150 respectievelijk 200 pHNP per instelling de p-waarden 0,078, 0,129 resp. 0,114.
Discussie
Eén op vier van de geopereerden heeft minstens één ongewenste uitkomstmaat
In deze studie werden op basis van landelijke declaratiedata van alle Nederlandse zorgverzekeraars ongewenste uitkomsten na een pHNP beschreven. Bij ongeveer een kwart van de patiënten die geopereerd werden vanwege een lumbale HNP bleek zich minstens een ongewenste uitkomst voor te doen binnen een periode van anderhalf jaar. De verschillende ongewenste uitkomsten kwamen bij vrouwen in alle leeftijdscategorieën vaker voor dan bij mannen. Er was een opvallend grote variatie in aantallen pHNP en in percentages van de verschillende ongewenste uitkomsten tussen de verschillende instellingen.
Onze studieresultaten uitgezet ten opzichte van internationale bevindingen
In onze studie vonden wij een percentage heroperaties van 5,6% na één jaar en 7,3% na 18 maanden met een grote variatie tussen de verschillende instellingen. Er zijn slecht een beperkt aantal studies bekend over het risico op heroperaties; het percentage heroperaties varieerde van 0,6 tot 24% (12,13,14). Deze variatie is mogelijk te verklaren door verschillen in definities en vooral verschillen in registratie en follow up-duur. Het percentage heroperaties neemt toe met de follow up-duur (15). In een grote Finse studie met 25.366 patiënten had 12% van de patiënten binnen vier jaar na een HNP-operatie tenminste één heroperatie (15). In een vergelijkbare Zweedse studie met 27.576 patiënten en op basis van ziekenhuisregistraties bleek na een follow up van tien jaar 10% van de patiënten een heroperatie gehad te hebben (16). In een andere studie werd aangetoond dat 71% van de heroperaties aan dezelfde zijde en op hetzelfde niveau werd uitgevoerd na een pHNP (12). Een recidief HNP op dezelfde locatie leidde tot een heroperatie na een kortere periode dan een HNP op een ander niveau (12).
Na een chirurgische ingreep kan er langdurige of zelfs chronische pijn blijven bestaan (16). Er zijn geen gegevens bekend over pijn specifiek na een HNP operatie, maar wel na lumbale chirurgie in het algemeen: de meeste patiënten ervaren minder verbetering van de pijn dan preoperatief wordt verwacht. (17)
Het hoge percentage patiënten dat postoperatief een zenuwwortelblokkade nodig had (6,7%) en/of opioïden gebruikte (15,6%) kunnen wij niet in internationaal perspectief plaatsen omdat studies ontbreken. Wel is van belang dat in onze studiepopulatie bleek dat acht van de tien opioïdgebruikers na een pHNP ook al voor de operatie een opioïd gebruikten. Enerzijds blijkt dus dat de pHNP in deze groep maar een beperkt effect had op dit gebruik, anderzijds is er mogelijk ook een probleem met verslaving aan deze middelen.
Opvallend in onze studie was dat het percentage ongewenste uitkomsten met de leeftijd toenam en dat bij alle leeftijdscategorieën er zich meer ongewenste uitkomsten voordeden bij vrouwen dan bij mannen (zie tabel). Jansson et al vonden in hun grote Zweedse studie ook een trend voor een hogere kans op heroperaties bij vrouwen, maar geen relatie met de leeftijd (16). Häkkinen et al geven in hun studie aan dat de kans op een heroperatie toeneemt in de loop van de jaren, maar dat dit niet gerelateerd is aan leeftijd, geslacht of werkgerelateerde factoren (14). Mogelijk kunnen deze verschillen verklaard worden door verschillen in indicatiestelling of het feit dat in onze studie er een combinatie van ongewenste uitkomsten is gekozen, terwijl in de Scandinavische studies alleen naar het risico op heroperatie is gekeken.
Is een minimumnorm voor aantal operaties in Nederlandse instellingen aan de orde?
Wij vonden een grote spreiding tussen de aantallen pHNP per jaar en de uitkomsten tussen de verschillende instellingen. Vooral in instellingen met een laag aantal pHNP per jaar is de variatie in uitkomsten groot, maar dit kan verklaard worden door de grote spreiding bij kleine aantallen (figuur). Mogelijk biedt een analyse over meerdere jaren duidelijkheid of er een relatie is tussen aantallen pHNP per jaar en (niet-gewenste) uitkomsten. Een dergelijke analyse kan ook de vraag beantwoorden of er een goede minimumnorm is voor pHNP per instelling per jaar.
De Nederlandse richtlijn voor lage rugklachten
Lage rugklachten zijn een frequente reden voor verzuim. Een deel daarvan wordt veroorzaakt door een (acute) HNP. De Nederlandse richtlijnen van huisartsen en neurologen adviseren in eerste instantie een conservatief beleid waarmee het overgrote deel van de patiënten voldoende herstelt (2,3). Indien herstel uitblijft of onvoldoende is dan kan een operatie overwogen worden. Uit onze studie blijkt dat na een pHNP ongeveer een op de vier patiënten ook na lange tijd beperkingen houden die aanleiding kunnen zijn voor langdurige functionele beperkingen c.q. arbeidsongeschiktheid. Bij advisering over al dan niet opereren om werkhervatting te bevorderen (bijvoorbeeld omdat het conservatieve beleid niet snel genoeg verbetering oplevert) dient men hier rekening mee te houden: in de oudere leeftijdsgroepen, zeker bij vrouwen, is de kans dat er na een pHNP toch functionele beperkingen blijven bestaan relatief groot.
De adviserende rol van de bedrijfsarts
Door bedrijfsartsen wordt soms geadviseerd om een PTED te laten verrichten bij een HNP omdat de veronderstelde hersteltijd korter en de complicaties minder zouden zijn en daarmee de tijd tot werkhervatting korter. Vooralsnog is dat niet bevestigd in een grote Nederlandse studie (18,19).
Sterke punten en beperkingen van deze studie
Deze studie is gebaseerd op landelijk declaratiedata. Alleen relevante uitkomsten waarvan informatie beschikbaar was in declaratiedata konden worden meegenomen in de analyses. Hierdoor konden eventuele voordelen van de operatie, zoals sneller herstel en werkhervatting, niet geëvalueerd worden. Ook de voor de patiënt relevante uitkomstdomeinen zoals bijvoorbeeld de mate van ervaren pijn, kwaliteit van leven en functioneren konden om diezelfde reden niet onderzocht worden. Dat betekent dat studies op basis van declaratiedata niet voldoende zijn voor een compleet beeld van kwaliteit van geleverde zorg en uitkomsten.
Het sterke punt van studies op basis van declaratiedata is de compleetheid en de langdurige follow up. Omdat gegevens van vrijwel de volledige Nederlandse populatie beschikbaar zijn is er geen sprake van inclusie- of selectiebias. Wel is informatie over diagnoses of indicaties beperkt aanwezig. Zo is bijvoorbeeld in deze studie niet met zekerheid vast te stellen of opioïdgebruik wel of niet gerelateerd is aan pijn door pHNP of dat de gedeclareerde medicatie ook daadwerkelijk is gebruikt.
Informatie over beroep of werkzaamheden is niet beschikbaar bij Vektis of bij zorgverzekeraars. Daardoor kunnen geen uitspraken worden gedaan over werk in relatie tot het risico op een HNP of de indicatie voor een pHNP en de eventuele latere uitkomsten.
Een ander nadeel van de gehanteerde methode op basis van declaratiegegevens is dat een anatomische locatie van het niveau van de heringreep niet bekend is. In onze studie zijn conform de overige literatuur alle heroperaties samengenomen. Laminectomie werd geëxcludeerd, omdat dit niet specifiek voor HNP wordt toegepast. Door het excluderen van laminectomie werd enerzijds de populatie scherper afgebakend, anderzijds bestaat hierdoor mogelijk een lichte onderschatting van het aantal patiënten met pHNP.
Conclusie
Een aantal relevante ongewenste uitkomsten na een pHNP kan bepaald worden op basis van declaratiedata. Bijna en op de vier patiënten heeft na een pHNP een of enkele ongewenste uitkomsten: een heroperatie, hebben langdurig opioïden nodig of krijgen zenuwwortelblokkade. Vrouwen hebben in alle leeftijdscategorieën meer ongewenste uitkomsten dan mannen. Bij arbeidsgeneeskundige advisering dienen voor- en nadelen van een pHNP afgewogen te worden.
Literatuur
1. www.volksgezondheidenzorg.info/onderwerp/nek-en-rugklachten/cijfers-context/huidige-situatie#node-nieuwe-gevallen-nek-en-rugklachten-huisartsenpraktijk
2. https://richtlijnen.nhg.org/standaarden/lumbosacraal-radiculair-syndroom
3. Richtlijn Lage rugpijn en lumbosacraal radiculair syndroom voor bedrijfsartsen & verzekeringsartsen. Versie 2020. Kwaliteitsbureau NVAB, Utrecht 2020.
4. Achtergronddocument bij de Richtlijn Lage rugpijn en lumbosacraal syndroom voor bedrijfsartsen & verzekeringsartsen. Versie 2020. Kwaliteitsbureau NVAB, Utrecht 2020.
5. Ypinga JHL, Bloem BR, Vries N de. Zorgdeclaraties, een waardevolle bron van informatie. Ned Tijdschr Geneeskd 2018; 162: D3171.
6. Schepens MHJ, Leusink M, Vries SE de, et al. Toename in extramuraal opioïdgebruik in Nederland. Gebruik en voorschrijfgedrag op basis van declaraties. Ned Tijdschr Geneeskd 2019; 163: D3854.
7. Besseling J, Reitsma J, Erkelens JA van, et al. Use of palliative chemotherapy and ICU admissions in gastric and esophageal patients in the last phase of life: a nationwide observational study. Cancers 2021; 13: doi.org/10.3390/cancers13010145.
8. Schepens MHJ, Ziedses des Plantes CMP, Somford DM, et al. Hoe vaak incontinentie na radicale prostatectomie? Incidentie bepaald op basis declaraties incontinentiemateriaal. Ned Tijdschr Geneeskd 2018; 162: D2294.
9. International Consortium for Health Outcomes Measurement. Standard set for low back pain 2017. https://ichom.of/files/medical-conditions/low-back-pain/low-back-pain-reference-guide
10. Clement RC, Welander A, Stowell C, et al. A proposed set of metrics for standardized outcome reporting in management of low back pain. Acta Orthop 2015: 86; 525-33.
11. Agresti A, Coull BA. Approximate is better than “exact” for interval estimation of binomial proportions. Am Statistician 1998; 52: 119-26.
12. Aizawa T, Ozawa H, Kusakabe T, Nakamura T, Sekiguchi A, Takahashi A, Sasaji T, Tokunaga S et al. Reoperation for recurrent lumbar disc herniation: a study over a 20-year period in a Japanese population. J Orthop Sci 2012;17(2):107-13.
13. Kim CH, Chung CK ,Park CS, Choi B, Kim MJ, Park BJ. Reoperation rate after surgery for lumbar herniated intervertebral disc disease: nation-wide cohort study. Spine 2013;38(7):581-90.
14. Häkkinen A, Kiviranta I, Neva MH, Kautiainen H, Ylinen J. Reoperations after first lumbar disc herniation surgery; a special interest on residives during a 5-year follow-up. BMC Musculoskelet Disord 2007;8:2.
15. Keskimaki I, Seitsalo S, Osterman H, Rissanen P. Re-operations after lumbar disc surgery: a population-based study of regional and interspecialty variations. Spine 2000;15:1500-8.
16. Jansson K-A, Nemeth G, Granath F, Blomqvist P. Spinal stenosis re-operation rate in Sweden is 11% at 10 years. A national analysis of 9,664 operations. Eur Spine J 2005; 14: 659-63.
17. Mancuso CA, Reid C, Duculan R, Girardi FP. Improvement in pain after lumbar spine surgery: the role of preoperative expectations of pain relief. Clin Pain 2017;33(2):93-8.
18. Standpunt PTED bij lage rughernia en uitstralende beenpijn | Standpunt | Zorginstituut Nederland 19. Gadjardj PS, Harhangi BS, Amelink J, et al. Percutaneous transformininal endoscopic discectomy versus open microdiscectomy for lumbar disc herniation. A systematic review and meta-analysis. Spine 2020; 46: 538-49.
Maike HJ Schepens, MBA, apotheker n.p., afd. Strategie en kwaliteit van zorg, Zorgverzekeraars Nederland (ZN), Zeist.
Dr. Johannes LP Kuijpens, arts Maatschappij en gezondheid (M&G), coöperatie VGZ, Eindhoven.
Judith A van Erkelens, Msc, afd. Onderzoek, Vektis, Zeist.
Dr. Miranda van Hooff, afd. Research en Innovatie, Sint Maartenskliniek, Ubbergen; en afd. Orthopedie, Radboudumc, Nijmegen.
Margot Smits, arts, senior medisch adviseur, Zilveren Kruis zorgverzekeringen, Zeist.
Dr. Ronald Bartels, neurochirurg, afd. Neurochirurgie, Radboud umc, Nijmegen.
Eric Hoebink, ortopeed, afd. Ortopedie, Amphia ziekenhuis, Breda.
Dr. Jacques van Limbeek, arts-epidemioloog, afd. Medisch advies, Zilveren Kruis zorgverzekeringen, Leusden.
Correspondentie: Miranda van Hooff, miranda.vanhooff@radboudumc.nl



